При воспалении шейки матки у женщины возникают неприятные и доставляющие дискомфорт симптомы, но не всегда они обнаруживаются своевременно, а иногда принимаются за сигналы других заболеваний репродуктивной сферы или гормональных сбоев. Воспалительный процесс, локализующийся в этой зоне, опасен и чреват серьёзными последствиями, поэтому важно вовремя заметить нарушения и обратиться к врачу.

Ноющие и тупые боли в нижней части живота при цервиците
Содержание:
Описание проблемы
Воспалительный процесс, локализующийся в шейке матки, в медицинской практике называется цервицитом. Данный участок является нижним маточным сегментом. Центральную часть образует канал: с одной его стороны находится вход в полость матки, с другой – влагалище, являющееся женским наружным половым органом.
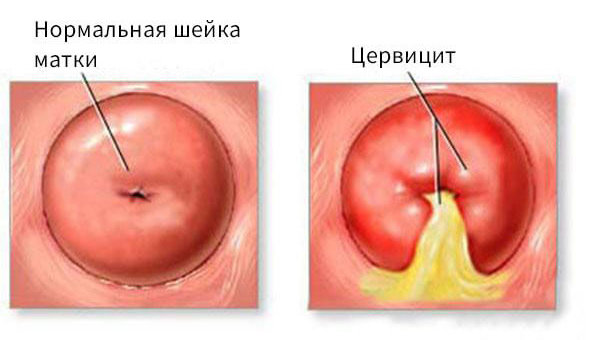
Цервицит входит в список часто диагностируемых заболеваний женских половых органов и обычно встречается у представительниц женского пола репродуктивного возраста – 20-40 лет. Воспаления шейки матки нередко обусловливают проблемы с зачатием и вынашиванием, так что если вы планируете ребёнка, следует своевременно начать эффективное лечение.
Виды воспалений шейки матки
В зависимости от особенностей протекания выделяют острую и хроническую формы воспаления шейки матки. В первом случае воспалительный процесс запускается активностью патогенных микроорганизмов и стремительно распространяется по тканям канала. Хронический цервицит обычно является последствием отсутствия лечения острой формы. Воспаление вялотекущее, часто не даёт о себе знать, но тоже чревато последствиями.
Рекомендуем к просмотру видео о патологиях шейки матки.
В зависимости от изменений в тканях шейки матки, выделяют виды:
- Атрофический цервицит характеризуется патологическим истончением стенок шейки матки. Атрофия может обусловливаться механическими повреждениями канала или негативным воздействием возбудителей инфекций.
- Гнойное воспаление обычно развивается на фоне инфекций и сопровождается образованием гноя, состоящего из вырабатываемых иммунной системой лейкоцитов, продуктов жизнедеятельности патогенных микроорганизмов, частичек воспалённых или отмерших тканей.
- Кистозное воспаление предполагает патологические изменения, затрагивающие цилиндрический эпителий и расположенные в нём железы. Воспаление провоцирует образование многочисленных доброкачественных кист в слизистой оболочке маточной шейки. Кистозный цервицит, как правило, является запущенной стадией воспаления.
Если за основу классификации брать этиологию заболевания, то есть причины развития, то можно выделить вирусное воспаление, бактериальное и грибковое (кандидозное, вызванное активностью грибков рода Кандида).
По локализации выделяют экзоцервицит и эндоцервицит. Последний сопровождается воспалением внутренних оболочек цервикального канала. При экзоцервиците воспаляется область влагалищного сегмента шейки матки.
Возможные причины
Причины воспаления шейки матки могут быть следующими:
- неспецифическая микрофлора, относящаяся к категории условно-патогенной, то есть всегда присутствующей в организме (это стрептококки, грибки рода Кандида, стафилококки, заносимые в цервикальный канал из кишечника, влагалища или с кровью и лимфой);
- инфекции, передающиеся половым путём (гонорея, трихомониаз, хламидиоз);
- чрезмерно грубые половые контакты, при которых происходит нарушение целостности слизистых оболочек шейки матки;
- некорректная или грубая установка внутриматочной спирали;
- перенесённые оперативные вмешательства (аборты, выскабливания);
- осложненные, продолжительные или стремительные роды, спровоцировавшие разрывы цервикального канала;
- самостоятельные спринцевания с использованием агрессивных средств: лимонного сока, концентрированного йодного или содового раствора;
- снижение иммунитета, приведшее к быстрому размножению патогенных микроорганизмов и их распространению по органам женской репродуктивной системы;
- гормональные сбои, бесконтрольный приём гормональных средств (при нарушении баланса гормонов может меняться структура слизистых оболочек половых органов, включая шейку матки);
- врачебные ошибки: грубые гинекологические осмотры, применение нестерильных инструментов;
- воспалительные заболевания других органов репродуктивной системы, например, влагалища, яичников, фаллопиевых труб (аднексит, вагинит, оофорит);
- несоблюдение правил личной гигиены, спровоцировавшее попадание патогенных микроорганизмов извне, например, с нижнего белья.
Симптоматика
Вялотекущее или хроническое воспаление может иметь размытые и практически не проявляющиеся или возникающие периодически признаки. По мере распространения воспалительного процесса и усиления его интенсивности возникают следующие симптомы:
- Выделения из влагалища, которые могут иметь желтоватый или сероватый оттенок, прожилки крови, бледно-розовый или коричневый цвет. Они могут возникать в середине менструального цикла, незадолго до месячных или сразу после их завершения.
- При гнойном воспалении шейки матки выделения имеют неприятный запах: кисловатый или гнилостный.
- Болевые ощущения, локализующиеся в нижней части живота. Обычно это ноющие и тупые боли.
- Дискомфорт во время половых актов, кровянистые выделения после секса.
- Ложные позывы к мочеиспусканию, обусловленные близким расположением половых органов и мочевого пузыря. При распространении воспаления возможны частые походы в туалет, дискомфорт или болезненность при выделении мочи.
- При переходе воспалительного процесса на влагалище в этой области возникают покраснение, зуд, гиперемия, жжение.
Диагностика
Опытный гинеколог сможет распознать воспаление при осмотре шейки матки с помощью зеркал: слизистая будет гипертрофированной, воспалённой, покрасневшей. Для уточнения диагноза, выяснения причины воспалительного процесса и идентификации возбудителей инфекций делается мазок из цервикального канала. Собранный биоматериал отправляется в лабораторию, где подвергается исследованиям, проводимым методами ПЦР (полимеразная цепная реакция), бактериологического посева, ИФА (иммуноферментный анализ). Часто назначается кольпоскопия – осмотр цервикального канала с помощью вводимого в него кольпоскопа, оснащённого камерой.
Как лечить воспаление
Лечение диагностированного воспаления шейки матки зависит от причин развития цервицита и направлено на их устранение. Также требуются купирование симптомов и восстановление повреждённых тканей.
Терапия может включать такие направления:
- При бактериальных инфекциях назначаются антибиотики, причём их подбирает врач после определения чувствительности возбудителей к разным веществам.
- При вирусной природе воспаления шейки матки рекомендуются противовирусные, иммуномодулирующие средства, помогающие организму бороться с вирусами и укреплять иммунитет для дальнейшей борьбы с патогенными микроорганизмами.
- При кандидозном цервиците требуется применение противогрибковых препаратов, причём не только местных в виде вагинальных суппозиториев, но и широкого спектра действия, предназначенных для приёма внутрь.
- Физиотерапевтические процедуры, такие как радиоволновое лечение, электрофорез, УВЧ-терапия. Процедуры ускоряют выздоровление и способствуют восстановлению повреждённых тканей шейки матки.
- По рекомендации врача применяются народные методы – спринцевания отварами трав, например, ромашки, мать-и-мачехи, шалфея, череды.
- При отсутствии эффекта консервативной терапии может быть назначено оперативное вмешательство, предполагающее удаление поражённого слоя шейки матки. Применяются традиционные хирургические методы и современные: лазерная и криотерапия, диатермокоагуляция.
- Для стабилизации гормонального фона начинается гормональная терапия. Препараты подбираются специалистом после обследования.
Часто используется одновременно несколько методов терапии для достижения скорейших положительных результатов.
Вероятные последствия воспаления шейки матки
Запущенное воспаление может привести к поражению глубоких слоёв тканей шейки матки. А так как цервикальный канал принимает непосредственное участие в репродуктивных функциях, цервицит может привести к выкидышам и преждевременным родам, хроническому невынашиванию беременности, бесплодию. Шейка матки не сможет сдерживать вход в полость органа, что приведёт к печальным последствиям.

Цервицит – это очаг воспаления, который опасен при беременности и родах. Патогенные микроорганизмы могут проникнуть к плоду через плаценту или попасть в организм ребёнка при прохождении по родовым путям. Врождённые инфекции крайне опасны.
Профилактические меры
Для профилактики цервицита соблюдайте несколько правил:
- Своевременно проходите гинекологические осмотры и посещайте врача раз в полгода.
- Выбирайте современные и высококачественные внутриматочные контрацептивы, доверяйте их установку опытным врачам.
- Используйте барьерные средства контрацепции – презервативы. Они защитят от нежелательных беременностей и ЗППП.
- Чтобы шейка матки не начала воспаляться, соблюдайте правила личной гигиены.
- Избегайте беспорядочных половых связей и грубых сексуальных контактов.
- Вовремя лечите воспалительные заболевания половых органов.
Воспаление, локализующееся в шейке матки, опасно и чревато последствиями. При обнаружении тревожных симптомов обращайтесь к гинекологу, проходите обследование и начинайте лечение.
У вас есть вопросы? Не стесняйтесь, задавайте любые! И наш штатный специалист поможет вам. Перейти>>










